Латеральный эпикодилит локтевого сустава, «Локоть теннисиста», теннисный локоть, эпикондилит локтевого сустава
Любые публикации на этом сайте не претендуют на роль учебника или энциклопедии по какому либо из разделов медицины. Помощь врача эффективней, чем самолечение. Все публикации — это только попытка расширить медицинский кругозор пациентов. В легких случаях это помогает человеку разобраться в себе, не обращаясь за помощью. В тяжелых случаях это значительно улучшает взаимопонимание между пациентом и врачом, а, следовательно, убыстряет и удешевляет возможности диагностики, лечения и профилактики. Так что, в большинстве случаев, знать – полезнее, чем не знать.
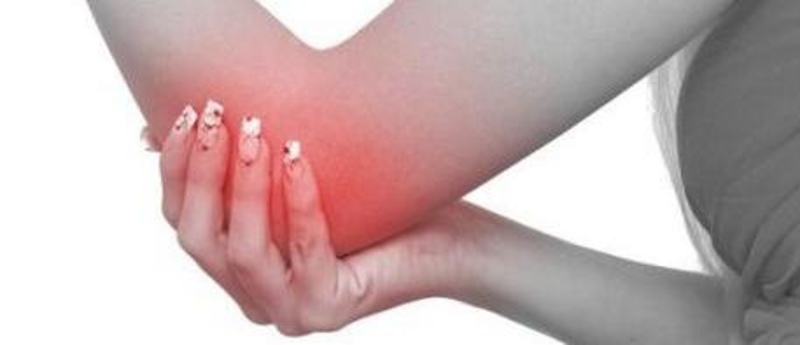
Латеральный эпикондилит локтевого сустава (локоть теннисиста, теннисный локоть, эпикондилит).
Дегенеративно-воспалительное заболевание мышц предплечья и их сухожилий в местах прикрепления к плечевой кости. Следует различать латеральный эпикондилит (встречается чаще) и медиальный эпикондилит.
Причиной развития латерального эпикондилита обычно бывает повышенная нагрузка на мышцы предплечья, травматизация мышц предплечья, ношение тяжелых сумок, спортивные нагрузки у тяжелоалетов. Особое место занимает латеральный эпикондилит в армспорте, и большом теннисе.
Симптомы
Боль по наружной поверхности руки в области локтевого сустава которая с течением времени усиливается. В далеко зашедших случаях может нарушать сон. Боль усиливается в случае разгибания и вращения кисти кнаружи особенно при выпрямленной руке.

При оценке мышечной силы будет отмечаться некоторая слабость кисти "на сжимание". Слабость мышц дистальных отделов руки обусловлена лишь болевым синдромом.
Тест на удержание наполненной чашки пациент выполнить не сможет. Для этого нужно просто поднять со стола чашку, в которую налита жидкость. при пальпации латерального надмыщелка определяется значительная болезненность.

При начале заболевания, болезненные ощущения носят периодический характер, но спустя некоторое время они постепенно прогрессируют и могут беспокоить всегда.
Боли могут лишать больного сна, вызывать депрессию, стойкую утрату трудоспособности.
Способы лечения.
Мой опыт показывает, что есть два наиболее эффективных метода лечения латерального эпикондилита:
- Местное обкалывание малыми дозами глюкокортикостероидов(блокада). Дает кратковременный эффект.
- Мануальная терапия. 1-3-4 сеанса дают стойкое улучшение. Рецидивы редки.
Следует отметить, что заболевание изнуряет человека и после первого сеанса все пациенты отмечают прилив жизненных сил и бодрость, из за того что боль отступила.
Любые публикации на этом сайте не претендуют на роль учебника или энциклопедии по какому либо из разделов медицины. Помощь врача эффективней, чем самолечение. Все публикации — это только попытка расширить медицинский кругозор пациентов. В легких случаях это помогает человеку разобраться в себе, не обращаясь за помощью. В тяжелых случаях это значительно улучшает взаимопонимание между пациентом и врачом, а, следовательно, убыстряет и удешевляет возможности диагностики, лечения и профилактики. Так что, в большинстве случаев, знать – полезнее, чем не знать.
Латеральный эпикондилит локтевого сустава (локоть теннисиста, теннисный локоть, эпикондилит).
Дегенеративно-воспалительное заболевание мышц предплечья и их сухожилий в местах прикрепления к плечевой кости. Следует различать латеральный эпикондилит (встречается чаще) и медиальный эпикондилит.
Причиной развития латерального эпикондилита обычно бывает повышенная нагрузка на мышцы предплечья, травматизация мышц предплечья, ношение тяжелых сумок, спортивные нагрузки у тяжелоалетов. Особое место занимает латеральный эпикондилит в армспорте, и большом теннисе.
Симптомы
Боль по наружной поверхности руки в области локтевого сустава которая с течением времени усиливается. В далеко зашедших случаях может нарушать сон. Боль усиливается в случае разгибания и вращения кисти кнаружи особенно при выпрямленной руке.

При оценке мышечной силы будет отмечаться некоторая слабость кисти "на сжимание". Слабость мышц дистальных отделов руки обусловлена лишь болевым синдромом.
Тест на удержание наполненной чашки пациент выполнить не сможет. Для этого нужно просто поднять со стола чашку, в которую налита жидкость. при пальпации латерального надмыщелка определяется значительная болезненность.

При начале заболевания, болезненные ощущения носят периодический характер, но спустя некоторое время они постепенно прогрессируют и могут беспокоить всегда.
Боли могут лишать больного сна, вызывать депрессию, стойкую утрату трудоспособности.
Способы лечения.
Мой опыт показывает, что есть два наиболее эффективных метода лечения латерального эпикондилита:
- Местное обкалывание малыми дозами глюкокортикостероидов(блокада). Дает кратковременный эффект.
- Мануальная терапия. 1-3-4 сеанса дают стойкое улучшение. Рецидивы редки.
Следует отметить, что заболевание изнуряет человека и после первого сеанса все пациенты отмечают прилив жизненных сил и бодрость, из за того что боль отступила.
