Синдром верхней апертуры грудной клетки.
Любые публикации на этом сайте не претендуют на роль учебника или энциклопедии по какому либо из разделов медицины. Помощь врача эффективней, чем самолечение. Все публикации — это только попытка расширить медицинский кругозор пациентов. В легких случаях это помогает человеку разобраться в себе, не обращаясь за помощью. В тяжелых случаях это значительно улучшает взаимопонимание между пациентом и врачом, а, следовательно, убыстряет и удешевляет возможности диагностики, лечения и профилактики. Так что, в большинстве случаев, знать – полезнее, чем не знать.
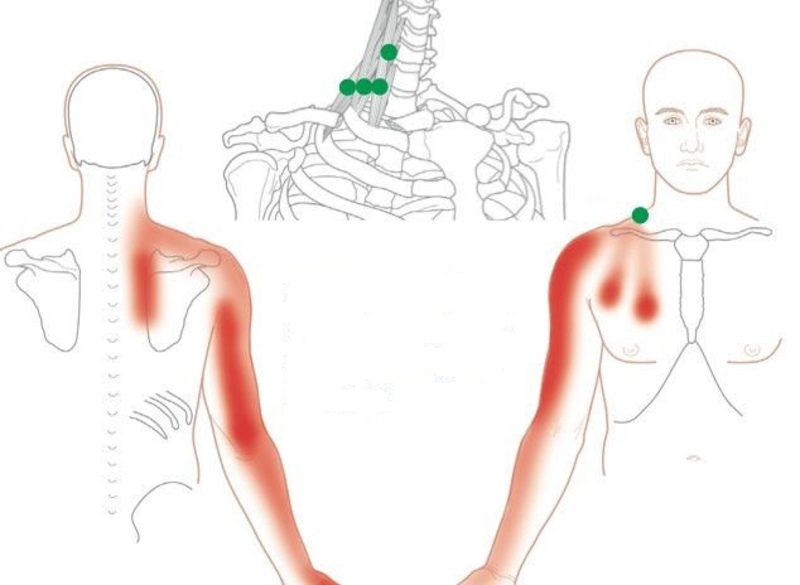
На рисунке вверху показана иррадиация боли.
Синдром верхней апертуры грудной клетки
Синдром верхней апертуры грудной клетки (TOS) был впервые описан Peet et al в 1956 г., [32]. Относится к совокупности признаков и симптомов, которые возникают в результате сжатия сосудисто-нервного пучка различными структурами в области чуть выше первого ребра и позади ключицы в ограниченном пространстве выхода из апертуры грудной клетки [33][ 58 ]. Исторически сложилось так, что для описания патологии, затрагивающей верхнюю апертуру грудной клетки, было придумано несколько названий. В зависимости от уровня компрессии и причин в составе синдрома верхней апертуры грудной клетки различают 4 разных синдрома которые могут быть изолированными, либо сочетаться.
1. Синдром шейных ребер [ 59 ],
2. Синдром лестничной мышцы (синдромом Наффцигера, синдром лестничной мышцы, скаленус синдром)[ 60 ],
3. Реберно-ключичный синдром (косто-клавикулярный синдром, синдромом Фальконера — Ведделя (Falconer — Weddel), синдром плечо — кисть Стейнброкера) [ 61 ],
4. Синдром гиперабдукции (Синдром малой грудной мышцы, синдром Райта-Менделовича, гипераддукционный синдром малой грудной мышцы, пекталгический синдром)[ 62 ].
Термин «синдром верхней аппертуры грудной клетки» был придуман, чтобы в совокупности охватывать спектр синдромов, связанных с этой областью [63 ].
Не существует ни одного исследования или теста, который мог бы однозначно подтвердить диагноз синдрома верхней апертуры грудной клетки.[39] Это, прежде всего, совокупность разнообразных синдромов, а не единая клиническая сущность.[40] Mожет быть множество сбивающих с толку симптомов, которые могут пересекаться и имитировать другие состояния.

1. Синдром шейных ребер — частный случай синдрома лестничной мышцы обусловленный наличием добавочных шейных ребер. Лечение как правило хирургическое, но не всегда.
2. Реберно-ключичный синдром (косто-клавикулярный синдром, синдромом Фальконера — Ведделя (Falconer — Weddel), синдром плечо — кисть Стейнброкера) - компрессия между ключицей и первым ребром в реберно-ключичном пространстве.
Описан американским врачом O. Steinbrocker в 1947 году.[40]
3. Синдром передней лестничной мышцы (синдромом Наффцигера, синдром лестничной мышцы, скаленус синдром) — это сдавление нервно-сосудистого пучка, выходящего из верхей апертуры грудной клетки. Плечевое сплетение и подключичная артерия выходят из верхней апертуры грудной клетки и проходят между передней и средней лестничными мышцами. Поскольку передняя лестничная мышца прикрепляется к передним бугоркам, а средняя лестничная мышца — к задним бугоркам поперечных отростков шейных позвонков, то между этими мышцами образуется щелевидный проход. Каждый корешок шейных нервов проходит между бугорками под точками прикрепления этих мышц. На выходе из верхней апертуры грудной клетки подключичная артерия и нижний ствол нерва огибают сверху 1 ребро и проходят между прикрепленными к нему передней и средней лестничными мышцами позади и ниже ключицы. Иногда подключичная артерия проходит через переднюю лестничную мышцу, разделяя ее пополам. На выходе из верхней апертуры грудной клетки лестничные мышцы могут сдавить нервы, артерии, вены и лимфатические протоки. Как показывают клиническиенаблюдения, уплотненная и укороченная передняя лестничная мышца в результате активности локализованных в ней тригеррых точек, вероятнее всего, сдавливает подключичную вену (а не подключичную артерию) и нижний ствол плечевого сплетения. Напряженная в результате поражения миофасциальными ТТ средняя лестничная мышца сдавливает главным образом нижний ствол плечевого сплетения. Сдавление нервов. Плечевое сплетение выходит между передней и средней лестничными мышцами, и опускается вниз, проходя поперек реберного прикрепления средней лестничной мышцы. Сдавление плечевого сплетения при лестничном синдроме приводит к невропатии в основном локтевого нерва.[J. G. Travell и D. G. Simons Миофасциальные боли и дисфункции том первый стр. 157.] Больные со сдавлением нижнего ствола жалуются главным образом на онемение, покалывание и нарушение чувствительности в IV и V пальцах, локтевой стороне пясти и иногда в предплечье; тактильная, болевая и температурная чувствительность мизинца у них слегка понижена. Нижний ствол образован соединением 8-го шейного и 1-го грудного нервов. Последний выходит из позвоночного отверстия между позвонками СI и СII, направляется вверх, а затем перебрасывается через I ребро, где его волокна вместе с волокнами 8-го шейного нерва проходят между подключичной артерией и реберным прикреплением средней лестничной мышцы. Когда пораженная миофасциальными ТТ передняя или средняя лестничная мышца поднимает I ребро, волокна нижнего ствола подтягиваются и уже перекидываются через него под более острым углом, чем обычно Кроме того, приподнятое I ребро более плотно прижимает подключичную артерию к нижнему стволу
Проба Adson позволяет определить чувствительность нервно- сосудистого пучка к сдавлению его между сильно напряженной передней лестничной мышцей и поднятым I ребром Выполненная проба с поворотом головы лицом в непораженную сторону чаще бывает положительной при поражении средней и задней лестничных мышц, чем при поражении передней лестничной мышцы Однако окончательная идентификация пораженной мышцы легко осуществляется при пальпации. Тугие тяжи средней лестничной мышцы, пораженной миофасциальными ТТ, сдавливают 5-й и 6-й шейные нервы, если они проходят сквозь эту мышцу, а не между ней и передней лестничной мышцей. По данным электродиагностики сдавление нижнего ствола лестничными мышцами замедляет прохождение импульсов по нервным волокнам на участке между точкой Эрба и подмышечной ямкой. Время прохождения сенсорного сигнала и F-волны по локтевому нерву значительно увеличивается.
3. Синдром малой грудной мышцы (синдром Райта-Менделовича, гипераддукционный синдром малой грудной мышцы, пекталгический синдром) - развивается при прохождении сосудисто-нервного пучка находится в субкоракоидном пространстве в углу между сухожилием малой грудной мышцы и там, где оно прикрепляется к клювовидному отростку.[34] Синдром малой грудной мышцы описан в 1945 г. независимо друг от друга Wright и Mendlowitz.
Cимптомы: боль, парестезия, слабость мышечное истощение в верхней конечности, а также возможную боль в шее, боль в груди, головную боль и головокружение.[35,36,37,38].
Очень интересное чтение по теме.
32. Peet RM, Henriksen JD, Anderson TP, Martin GM. Thoracic-outlet syndrome: evaluation of a therapeutic exercise program. Mayo Clin Proc. 1956;31:281–287.
33. Abdul-Jabar H, Rashid A, Lam F. Thoracic outlet syndrome. Orthopaedics and Trauma. 2008;23:69–73.
34. Ranney D. Thoracic outlet: an anatomical redefinition that makes clinical sense. Clin Anat. 1996;9:50–52.
35. Sanders RJ. Recurrent neurogenic thoracic outlet syndrome stressing the importance of pectoralis minor syndrome. Vasc Endovascular Surg. 2011;45:33–38.
36. Cooke RA. Thoracic outlet syndrome: aspects of diagnosis in the differential diagnosis of hand-arm vibration syndrome. Occup Med. 2003;53:331–336.
37. Nannapaneni R, Marks SM. Neurogenic thoracic outlet syndrome. Br J Neurosurg. 2003;17:144–148.
38. Baltopoulos P, Tsintzos C, Prionas G, Tsironi M. Exercise-induced scalenus syndrome. Am J Sports Med. 2008;36:369–374.
39. Sanders RJ. Neurogenic thoracic outlet syndrome and pectoralis minor syndrome: a common sequela of whiplash injuries. J Nurse Pract. 2008;4:586–594.
40. Watson LA, Pizzari T, Balster S. Thoracic outlet syndrome part 1: clinical manifestations, differentiation and treatment pathways. Man Ther. 2009;14:586–595.
40. Otto Steinbrocker M.D. The shoulder-hand syndrome: Associated painful homolateral disability of the shoulder and hand with swelling and atrophy of the hand. The American Journal of Medicine Volume 3, Issue 4, October 1947, Pages 402-407
41. Oke A Anakwenze 1, Jason E Hsu, Jae S Kim, Joseph A Abboud. Acromioclavicular joint pain in patients with adhesive capsulitis: a prospective outcome study. Orthopedics. 2011 Sep 9;34(9):e556-60. doi: 10.3928/01477447-20110714-05.
42. H M Vermeulen 1, W R Obermann, B J Burger, G J Kok, P M Rozing, C H van Den EndeCase. End-range mobilization techniques in adhesive capsulitis of the shoulder joint: A multiple-subject case report. Reports Phys Ther. 2000 Dec;80(12):1204-13.
43. Andrea J Johnson 1, Joseph J Godges, Grenith J Zimmerman, Leroy L Ounanian. The effect of anterior versus posterior glide joint mobilization on external rotation range of motion in patients with shoulder adhesive capsulitis. Randomized Controlled Trial J Orthop Sports Phys Ther. 2007 Mar;37(3):88-99. doi: 10.2519/jospt.2007.2307.
45. Henricus M Vermeulen 1, Piet M Rozing, Wim R Obermann, Saskia le Cessie, Thea P M Vliet Vlieland. Comparison of high-grade and low-grade mobilization techniques in the management of adhesive capsulitis of the shoulder: randomized controlled trial. Randomized Controlled Trial Phys Ther. 2006 Mar;86(3):355-68.
46. Younghoon Kim, GyuChang Lee. Immediate Effects of Angular Joint Mobilization (a New Concept of Joint Mobilization) on Pain, Range of Motion, and Disability in a Patient with Shoulder Adhesive Capsulitis: A Case Report. Am J Case Rep. 2017 Feb 10;18:148-156. doi: 10.12659/ajcr.900858.
47. Jonathan Zavala-González, Francisco Pavez-Baeza, Héctor Gutiérrez-Espinoza, Cristian Olguín-Huerta. The effectiveness of joint mobilization techniques for range of motion in adult patients with primary adhesive capsulitis of the shoulder: a systematic review and meta-analysis. 42018 Sep 28;18(5):e7265. doi: 10.5867/medwave.2018.05.7265.
48. Héctor Joaquín Gutiérrez Espinoza, Francisco Pavez, Cristopher Guajardo, Manuel Acosta.Medwave. Glenohumeral posterior mobilization versus conventional physiotherapy for primary adhesive capsulitis: a randomized clinical trial. 2015 Sep 22;15(8):e6267. doi: 10.5867/medwave.2015.08.6267.
49. Suzie Noten 1, Mira Meeus, Gaetane Stassijns, Francis Van Glabbeek, Olivier Verborgt, Filip Struyf. Efficacy of Different Types of Mobilization Techniques in Patients With Primary Adhesive Capsulitis of the Shoulder: A Systematic Review Arch Phys Med Rehabil. 2016 May;97(5):815-25. doi: 10.1016/j.apmr.2015.07.025. Epub 2015 Aug 15.
50. Andren, Lundberg BJ. Treatment of rigid shoulders by joint distension during arthrography. Acta Orthop Scand1965;36:45–53.
51. Corbeil V, Dussault RG, Leduc BE, et al. Capsulite rétractile de l’épaule: étude comparative de l’arthrographie avec corticothérapie intra-articulaire avec ou sans distension capsulaire. Can Assoc Radiol J 1992;43:127–130.
52. Jacobs LGH, Barton MAJ, Wallace WA, et al. Intra-articular distension and steroids in the management of capsulitis of the shoulder. BMJ 1991;302:1498–1501.
53. Gam AN, Schydlowsky P, Rossel I, et al. Treatment of “frozen shoulder” with distension and glucocorticoid compared with glucocorticoid alone. Scand J Rheumatol 1998;27:425–30.
54. Buchbinder R, Green S, Youd J. Corticosteroid injections for shoulder pain. (Cochrane review). In: The Cochrane Library, Issue 1. Oxford: Update Software, 2003.
55. Buchbinder R, Green S, Youd J. Corticosteroid injections for shoulder pain. (Cochrane review). In: The Cochrane Library, Issue 1. Oxford: Update Software, 2003.
56. Rizk T, Pinals R, Talaiver A. Corticosteroid injections in adhesive capsulitis: investigation of their value and site. Arch Phys Med1991;72:20–2.
57. Lee M, Haq A, Wright V, Longton E. Periarthritis of the shoulder: a controlled trial of physiotherapy. Physiotherapy1973;59:312–15.
58. Sanders RJ, Hammond SL, Rao NM. Diagnosis of thoracic outlet syndrome. J Vasc Surg 2007; 46:601.
59. Murphy, JB. Cervical rib excision: collective review on surgery of cervical rib. Clin John B Murphy 1916; 5:227.
60. Ochsner, A, Gage, et al. Scalenus anticus (Naffziger) syndrome. Am J Surg 1935; 28:669.
61. Falconer, MA, Weddell, G. Costoclavicular compression of the subclavian artery and vein. Lancet 1943; 2:539.
61. Wright, IS. The neurovascular syndrome produced by hyperabduction of the arms. The immediate changes produced in 150 normal controls, and the effects on same persons of prolonged hyperabduction of the arms, as in sleeping, and in certain occupations. Am Heart J 1945; 29:1.
62. PEET RM, HENRIKSEN JD, ANDERSON TP, MARTIN GM. Thoracic-outlet syndrome: evaluation of a therapeutic exercise program. Proc Staff Meet Mayo Clin 1956; 31:281.
63. Gokhan Doner 1, Zeynep Guven, Ayçe Atalay, Reyhan Celiker. Evalution of Mulligan's technique for adhesive capsulitis of the shoulder. J Rehabil Med. 2013 Jan;45(1):87-91. Doi: 10.2340/16501977-1064.
64. Derya Çelik, Ebru Kaya Mutlu. Clin Rehabil. Does adding mobilization to stretching improve outcomes for people with frozen shoulder? A randomized controlled clinical trial
2016 Aug;30(8):786-94. doi: 10.1177/0269215515597294. Epub 2015 Jul 30.
65. Irem Duzgun , Elif Turgut , Leyla Eraslan , Bulent Elbasan , Deran Oskay , Ozgur Ahmet AtayJ Which method for frozen shoulder mobilization: manual posterior capsule stretching or scapular mobilization? Musculoskelet Neuronal Interact. 2019 Sep 1;19(3):311-316.
- 66. Calvo-Lobo C, Unda-Solano F, López-López D, Sanz-Corbalán I, Romero-Morales C, Palomo-López P, Seco-Calvo J, Rodríguez-Sanz D. Is pharmacologic treatment better than neural mobilization for cervicobrachial pain? A randomized clinical trial. Int J Med Sci. 2018;15(5):456-465.
- 67. Milner CS, Kannan K, Iyer VG, Thirkannad SM. Parsonage-Turner Syndrome: Clinical and Epidemiological Features From a Hand Surgeon's Perspective. Hand (N Y). 2016 Jun;11(2):227-31.
- 68. Липина М.М., Лычагин А.В., Архипов С.В., Калинский Е.Б., Алиев Р.И., Явлиева Р.Х. , Целищева Е.Ю. , Любятовски П АДАПТАЦИЯ ОСНОВНЫХ ОПРОСНИКОВ, ПРИМЕНЯЕМЫХ ДЛЯ ОЦЕНКИ СОСТОЯНИЯ И ФУНКЦИИ ПЛЕЧЕВОГО СУСТАВА ПРИ БОЛИ В СУСТАВЕ РАЗЛИЧНОЙ ЭТИОЛОГИИ DOI: 10.17238/issn2226-2016.2018.4.44-50 УДК 617.3 ©., 2018
Статья опубликована с ознакомительной целью. Имеются противопоказания. Необходима консультация врача.
Любые публикации на этом сайте не претендуют на роль учебника или энциклопедии по какому либо из разделов медицины. Помощь врача эффективней, чем самолечение. Все публикации — это только попытка расширить медицинский кругозор пациентов. В легких случаях это помогает человеку разобраться в себе, не обращаясь за помощью. В тяжелых случаях это значительно улучшает взаимопонимание между пациентом и врачом, а, следовательно, убыстряет и удешевляет возможности диагностики, лечения и профилактики. Так что, в большинстве случаев, знать – полезнее, чем не знать.
На рисунке вверху показана иррадиация боли.
Синдром верхней апертуры грудной клетки
Синдром верхней апертуры грудной клетки (TOS) был впервые описан Peet et al в 1956 г., [32]. Относится к совокупности признаков и симптомов, которые возникают в результате сжатия сосудисто-нервного пучка различными структурами в области чуть выше первого ребра и позади ключицы в ограниченном пространстве выхода из апертуры грудной клетки [33][ 58 ]. Исторически сложилось так, что для описания патологии, затрагивающей верхнюю апертуру грудной клетки, было придумано несколько названий. В зависимости от уровня компрессии и причин в составе синдрома верхней апертуры грудной клетки различают 4 разных синдрома которые могут быть изолированными, либо сочетаться.
1. Синдром шейных ребер [ 59 ],
2. Синдром лестничной мышцы (синдромом Наффцигера, синдром лестничной мышцы, скаленус синдром)[ 60 ],
3. Реберно-ключичный синдром (косто-клавикулярный синдром, синдромом Фальконера — Ведделя (Falconer — Weddel), синдром плечо — кисть Стейнброкера) [ 61 ],
4. Синдром гиперабдукции (Синдром малой грудной мышцы, синдром Райта-Менделовича, гипераддукционный синдром малой грудной мышцы, пекталгический синдром)[ 62 ].
Термин «синдром верхней аппертуры грудной клетки» был придуман, чтобы в совокупности охватывать спектр синдромов, связанных с этой областью [63 ].
Не существует ни одного исследования или теста, который мог бы однозначно подтвердить диагноз синдрома верхней апертуры грудной клетки.[39] Это, прежде всего, совокупность разнообразных синдромов, а не единая клиническая сущность.[40] Mожет быть множество сбивающих с толку симптомов, которые могут пересекаться и имитировать другие состояния.

1. Синдром шейных ребер — частный случай синдрома лестничной мышцы обусловленный наличием добавочных шейных ребер. Лечение как правило хирургическое, но не всегда.
2. Реберно-ключичный синдром (косто-клавикулярный синдром, синдромом Фальконера — Ведделя (Falconer — Weddel), синдром плечо — кисть Стейнброкера) - компрессия между ключицей и первым ребром в реберно-ключичном пространстве.
Описан американским врачом O. Steinbrocker в 1947 году.[40]
3. Синдром передней лестничной мышцы (синдромом Наффцигера, синдром лестничной мышцы, скаленус синдром) — это сдавление нервно-сосудистого пучка, выходящего из верхей апертуры грудной клетки. Плечевое сплетение и подключичная артерия выходят из верхней апертуры грудной клетки и проходят между передней и средней лестничными мышцами. Поскольку передняя лестничная мышца прикрепляется к передним бугоркам, а средняя лестничная мышца — к задним бугоркам поперечных отростков шейных позвонков, то между этими мышцами образуется щелевидный проход. Каждый корешок шейных нервов проходит между бугорками под точками прикрепления этих мышц. На выходе из верхней апертуры грудной клетки подключичная артерия и нижний ствол нерва огибают сверху 1 ребро и проходят между прикрепленными к нему передней и средней лестничными мышцами позади и ниже ключицы. Иногда подключичная артерия проходит через переднюю лестничную мышцу, разделяя ее пополам. На выходе из верхней апертуры грудной клетки лестничные мышцы могут сдавить нервы, артерии, вены и лимфатические протоки. Как показывают клиническиенаблюдения, уплотненная и укороченная передняя лестничная мышца в результате активности локализованных в ней тригеррых точек, вероятнее всего, сдавливает подключичную вену (а не подключичную артерию) и нижний ствол плечевого сплетения. Напряженная в результате поражения миофасциальными ТТ средняя лестничная мышца сдавливает главным образом нижний ствол плечевого сплетения. Сдавление нервов. Плечевое сплетение выходит между передней и средней лестничными мышцами, и опускается вниз, проходя поперек реберного прикрепления средней лестничной мышцы. Сдавление плечевого сплетения при лестничном синдроме приводит к невропатии в основном локтевого нерва.[J. G. Travell и D. G. Simons Миофасциальные боли и дисфункции том первый стр. 157.] Больные со сдавлением нижнего ствола жалуются главным образом на онемение, покалывание и нарушение чувствительности в IV и V пальцах, локтевой стороне пясти и иногда в предплечье; тактильная, болевая и температурная чувствительность мизинца у них слегка понижена. Нижний ствол образован соединением 8-го шейного и 1-го грудного нервов. Последний выходит из позвоночного отверстия между позвонками СI и СII, направляется вверх, а затем перебрасывается через I ребро, где его волокна вместе с волокнами 8-го шейного нерва проходят между подключичной артерией и реберным прикреплением средней лестничной мышцы. Когда пораженная миофасциальными ТТ передняя или средняя лестничная мышца поднимает I ребро, волокна нижнего ствола подтягиваются и уже перекидываются через него под более острым углом, чем обычно Кроме того, приподнятое I ребро более плотно прижимает подключичную артерию к нижнему стволу
Проба Adson позволяет определить чувствительность нервно- сосудистого пучка к сдавлению его между сильно напряженной передней лестничной мышцей и поднятым I ребром Выполненная проба с поворотом головы лицом в непораженную сторону чаще бывает положительной при поражении средней и задней лестничных мышц, чем при поражении передней лестничной мышцы Однако окончательная идентификация пораженной мышцы легко осуществляется при пальпации. Тугие тяжи средней лестничной мышцы, пораженной миофасциальными ТТ, сдавливают 5-й и 6-й шейные нервы, если они проходят сквозь эту мышцу, а не между ней и передней лестничной мышцей. По данным электродиагностики сдавление нижнего ствола лестничными мышцами замедляет прохождение импульсов по нервным волокнам на участке между точкой Эрба и подмышечной ямкой. Время прохождения сенсорного сигнала и F-волны по локтевому нерву значительно увеличивается.
3. Синдром малой грудной мышцы (синдром Райта-Менделовича, гипераддукционный синдром малой грудной мышцы, пекталгический синдром) - развивается при прохождении сосудисто-нервного пучка находится в субкоракоидном пространстве в углу между сухожилием малой грудной мышцы и там, где оно прикрепляется к клювовидному отростку.[34] Синдром малой грудной мышцы описан в 1945 г. независимо друг от друга Wright и Mendlowitz.
Cимптомы: боль, парестезия, слабость мышечное истощение в верхней конечности, а также возможную боль в шее, боль в груди, головную боль и головокружение.[35,36,37,38].
Очень интересное чтение по теме.
32. Peet RM, Henriksen JD, Anderson TP, Martin GM. Thoracic-outlet syndrome: evaluation of a therapeutic exercise program. Mayo Clin Proc. 1956;31:281–287.
33. Abdul-Jabar H, Rashid A, Lam F. Thoracic outlet syndrome. Orthopaedics and Trauma. 2008;23:69–73.
34. Ranney D. Thoracic outlet: an anatomical redefinition that makes clinical sense. Clin Anat. 1996;9:50–52.
35. Sanders RJ. Recurrent neurogenic thoracic outlet syndrome stressing the importance of pectoralis minor syndrome. Vasc Endovascular Surg. 2011;45:33–38.
36. Cooke RA. Thoracic outlet syndrome: aspects of diagnosis in the differential diagnosis of hand-arm vibration syndrome. Occup Med. 2003;53:331–336.
37. Nannapaneni R, Marks SM. Neurogenic thoracic outlet syndrome. Br J Neurosurg. 2003;17:144–148.
38. Baltopoulos P, Tsintzos C, Prionas G, Tsironi M. Exercise-induced scalenus syndrome. Am J Sports Med. 2008;36:369–374.
39. Sanders RJ. Neurogenic thoracic outlet syndrome and pectoralis minor syndrome: a common sequela of whiplash injuries. J Nurse Pract. 2008;4:586–594.
40. Watson LA, Pizzari T, Balster S. Thoracic outlet syndrome part 1: clinical manifestations, differentiation and treatment pathways. Man Ther. 2009;14:586–595.
40. Otto Steinbrocker M.D. The shoulder-hand syndrome: Associated painful homolateral disability of the shoulder and hand with swelling and atrophy of the hand. The American Journal of Medicine Volume 3, Issue 4, October 1947, Pages 402-407
41. Oke A Anakwenze 1, Jason E Hsu, Jae S Kim, Joseph A Abboud. Acromioclavicular joint pain in patients with adhesive capsulitis: a prospective outcome study. Orthopedics. 2011 Sep 9;34(9):e556-60. doi: 10.3928/01477447-20110714-05.
42. H M Vermeulen 1, W R Obermann, B J Burger, G J Kok, P M Rozing, C H van Den EndeCase. End-range mobilization techniques in adhesive capsulitis of the shoulder joint: A multiple-subject case report. Reports Phys Ther. 2000 Dec;80(12):1204-13.
43. Andrea J Johnson 1, Joseph J Godges, Grenith J Zimmerman, Leroy L Ounanian. The effect of anterior versus posterior glide joint mobilization on external rotation range of motion in patients with shoulder adhesive capsulitis. Randomized Controlled Trial J Orthop Sports Phys Ther. 2007 Mar;37(3):88-99. doi: 10.2519/jospt.2007.2307.
45. Henricus M Vermeulen 1, Piet M Rozing, Wim R Obermann, Saskia le Cessie, Thea P M Vliet Vlieland. Comparison of high-grade and low-grade mobilization techniques in the management of adhesive capsulitis of the shoulder: randomized controlled trial. Randomized Controlled Trial Phys Ther. 2006 Mar;86(3):355-68.
46. Younghoon Kim, GyuChang Lee. Immediate Effects of Angular Joint Mobilization (a New Concept of Joint Mobilization) on Pain, Range of Motion, and Disability in a Patient with Shoulder Adhesive Capsulitis: A Case Report. Am J Case Rep. 2017 Feb 10;18:148-156. doi: 10.12659/ajcr.900858.
47. Jonathan Zavala-González, Francisco Pavez-Baeza, Héctor Gutiérrez-Espinoza, Cristian Olguín-Huerta. The effectiveness of joint mobilization techniques for range of motion in adult patients with primary adhesive capsulitis of the shoulder: a systematic review and meta-analysis. 42018 Sep 28;18(5):e7265. doi: 10.5867/medwave.2018.05.7265.
48. Héctor Joaquín Gutiérrez Espinoza, Francisco Pavez, Cristopher Guajardo, Manuel Acosta.Medwave. Glenohumeral posterior mobilization versus conventional physiotherapy for primary adhesive capsulitis: a randomized clinical trial. 2015 Sep 22;15(8):e6267. doi: 10.5867/medwave.2015.08.6267.
49. Suzie Noten 1, Mira Meeus, Gaetane Stassijns, Francis Van Glabbeek, Olivier Verborgt, Filip Struyf. Efficacy of Different Types of Mobilization Techniques in Patients With Primary Adhesive Capsulitis of the Shoulder: A Systematic Review Arch Phys Med Rehabil. 2016 May;97(5):815-25. doi: 10.1016/j.apmr.2015.07.025. Epub 2015 Aug 15.
50. Andren, Lundberg BJ. Treatment of rigid shoulders by joint distension during arthrography. Acta Orthop Scand1965;36:45–53.
51. Corbeil V, Dussault RG, Leduc BE, et al. Capsulite rétractile de l’épaule: étude comparative de l’arthrographie avec corticothérapie intra-articulaire avec ou sans distension capsulaire. Can Assoc Radiol J 1992;43:127–130.
52. Jacobs LGH, Barton MAJ, Wallace WA, et al. Intra-articular distension and steroids in the management of capsulitis of the shoulder. BMJ 1991;302:1498–1501.
53. Gam AN, Schydlowsky P, Rossel I, et al. Treatment of “frozen shoulder” with distension and glucocorticoid compared with glucocorticoid alone. Scand J Rheumatol 1998;27:425–30.
54. Buchbinder R, Green S, Youd J. Corticosteroid injections for shoulder pain. (Cochrane review). In: The Cochrane Library, Issue 1. Oxford: Update Software, 2003.
55. Buchbinder R, Green S, Youd J. Corticosteroid injections for shoulder pain. (Cochrane review). In: The Cochrane Library, Issue 1. Oxford: Update Software, 2003.
56. Rizk T, Pinals R, Talaiver A. Corticosteroid injections in adhesive capsulitis: investigation of their value and site. Arch Phys Med1991;72:20–2.
57. Lee M, Haq A, Wright V, Longton E. Periarthritis of the shoulder: a controlled trial of physiotherapy. Physiotherapy1973;59:312–15.
58. Sanders RJ, Hammond SL, Rao NM. Diagnosis of thoracic outlet syndrome. J Vasc Surg 2007; 46:601.
59. Murphy, JB. Cervical rib excision: collective review on surgery of cervical rib. Clin John B Murphy 1916; 5:227.
60. Ochsner, A, Gage, et al. Scalenus anticus (Naffziger) syndrome. Am J Surg 1935; 28:669.
61. Falconer, MA, Weddell, G. Costoclavicular compression of the subclavian artery and vein. Lancet 1943; 2:539.
61. Wright, IS. The neurovascular syndrome produced by hyperabduction of the arms. The immediate changes produced in 150 normal controls, and the effects on same persons of prolonged hyperabduction of the arms, as in sleeping, and in certain occupations. Am Heart J 1945; 29:1.
62. PEET RM, HENRIKSEN JD, ANDERSON TP, MARTIN GM. Thoracic-outlet syndrome: evaluation of a therapeutic exercise program. Proc Staff Meet Mayo Clin 1956; 31:281.
63. Gokhan Doner 1, Zeynep Guven, Ayçe Atalay, Reyhan Celiker. Evalution of Mulligan's technique for adhesive capsulitis of the shoulder. J Rehabil Med. 2013 Jan;45(1):87-91. Doi: 10.2340/16501977-1064.
64. Derya Çelik, Ebru Kaya Mutlu. Clin Rehabil. Does adding mobilization to stretching improve outcomes for people with frozen shoulder? A randomized controlled clinical trial
2016 Aug;30(8):786-94. doi: 10.1177/0269215515597294. Epub 2015 Jul 30.
65. Irem Duzgun , Elif Turgut , Leyla Eraslan , Bulent Elbasan , Deran Oskay , Ozgur Ahmet AtayJ Which method for frozen shoulder mobilization: manual posterior capsule stretching or scapular mobilization? Musculoskelet Neuronal Interact. 2019 Sep 1;19(3):311-316.
- 66. Calvo-Lobo C, Unda-Solano F, López-López D, Sanz-Corbalán I, Romero-Morales C, Palomo-López P, Seco-Calvo J, Rodríguez-Sanz D. Is pharmacologic treatment better than neural mobilization for cervicobrachial pain? A randomized clinical trial. Int J Med Sci. 2018;15(5):456-465.
- 67. Milner CS, Kannan K, Iyer VG, Thirkannad SM. Parsonage-Turner Syndrome: Clinical and Epidemiological Features From a Hand Surgeon's Perspective. Hand (N Y). 2016 Jun;11(2):227-31.
- 68. Липина М.М., Лычагин А.В., Архипов С.В., Калинский Е.Б., Алиев Р.И., Явлиева Р.Х. , Целищева Е.Ю. , Любятовски П АДАПТАЦИЯ ОСНОВНЫХ ОПРОСНИКОВ, ПРИМЕНЯЕМЫХ ДЛЯ ОЦЕНКИ СОСТОЯНИЯ И ФУНКЦИИ ПЛЕЧЕВОГО СУСТАВА ПРИ БОЛИ В СУСТАВЕ РАЗЛИЧНОЙ ЭТИОЛОГИИ DOI: 10.17238/issn2226-2016.2018.4.44-50 УДК 617.3 ©., 2018
Статья опубликована с ознакомительной целью. Имеются противопоказания. Необходима консультация врача.
