Синдром подколенной мышцы.
Любые публикации на этом сайте не претендуют на роль учебника или энциклопедии по какому либо из разделов медицины. Помощь врача эффективней, чем самолечение. Все публикации — это только попытка расширить медицинский кругозор пациентов. В легких случаях это помогает человеку разобраться в себе, не обращаясь за помощью. В тяжелых случаях это значительно улучшает взаимопонимание между пациентом и врачом, а, следовательно, убыстряет и удешевляет возможности диагностики, лечения и профилактики. Так что, в большинстве случаев, знать – полезнее, чем не знать.
Синдром подколенной мышцы развивается при формировании в подколенной мышце миофасциальной триггерной точки. Синдром подколенной мышцы развивается в результате её перегрузки. Такое можно наблюдать у неопытных или начинающих бегунов и легкоатлетов.
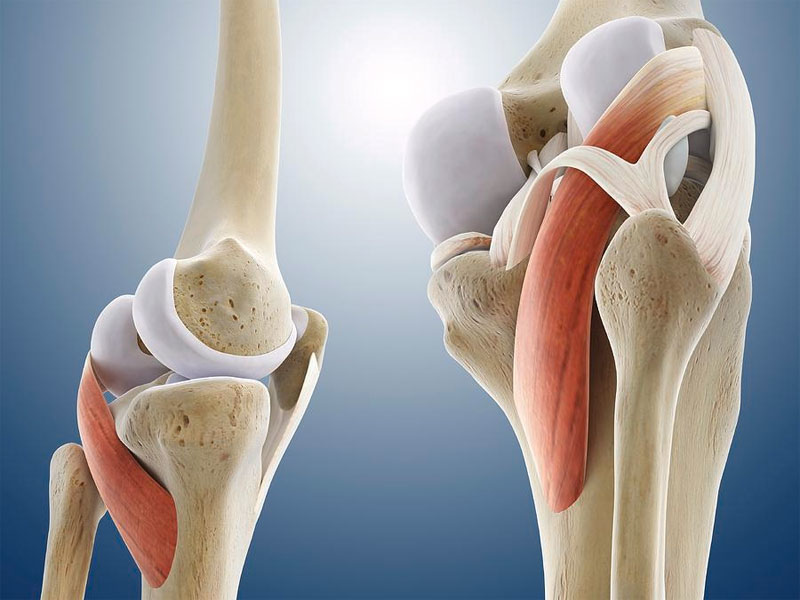
Подколенная мышца в проксимальном отделе мышца прикрепляется к боковой поверхности латерального мыщелка бедренной кости, а в дистальном отделе – к задней поверхности медиальной части большеберцовой кости.
Основной функцией подколенной мышцы является «размыкание» коленного сустава в начале воздействия весовой нагрузки путем наружной ротации бедра у фиксированной большеберцовой кости. Деятельность мышцы препятствует смещению вперед бедренной кости у большеберцовой кости, когда больной приседает, опираясь на согнутое колено.
Симптомы синдрома подколенной мышцы
Как правило, основным симптомом являются боль в колене и по задней поверхности колена при беге, приседаниях, а также при ходьбе под гору и спуске по ступенькам.
Миофасциальный болевой синдром подколенной мышцы можно легко спутать с ее тендинитом.
Дифференциальную диагностику следует также проводить с кистами Бейкера, переднемедиальной или переднелатеральной нестабильностью коленного сустава, а также с разрывом сухожилия подколенной мышцы.
При обследовании больного выявляют болезненность в области сухожилия или прикрепления сухожилия подколенной мышцы к бедренной кости Если больной сидит, зафиксировав бедро и согнув ногу в коленном суставе на 90°, пассивная наружная ротация ноги будет ограничена из-за резкой боли в колене.
Исследование миофасциальных триггерных точек в подколенной мышце легче всего проводить в нижнем (медиальном) и верхнем (латеральном) окончаниях ее брюшка. Нижнее, медиальное, окончание мышцы пальпируют между сухожилием полусухожильной мышцы и медиальной головкой икроножной мышцы. Верхнее, латеральное окончание лучше пальпировать в месте, где она пересекает коленный сустав, сразу же над головкой малоберцовой кости между сухожилием двуглавой мышцы бедра с одной стороны и латеральной головкой икроножной мышцы и подошвенной мышцей с другой стороны.
Лечение проводит мануальный терапевт, остеопат, невролог.

Освобождение от миофасциальных триггерных точек осуществляют путем периодического охлаждения и растягивания подколенной мышцы Больного укладывают на живот и удерживают пораженную ногу таким образом, чтобы она была слегка согнута в коленном суставе.
Хладагент наносят параллельными линиями по направлению вверх над областью мышцы и ее зон отраженной боли поворачивая бедро кнаружи, чтобы максимально расслабить мышцу. По окончании манипуляций накладывают горячий влажный компресс и выполняют полный объем движений, в которых участвует мышца Больной продолжает выполнять упражнения на растягивание мышцы самостоятельно в домашних условиях.
К корригирующим действиям, направленным на самостоятельное растягивание мышцы в домашних условиях, относится постизометрическая релаксация, которую необходимо включать в программу реабилитации больных с этим миофасциальным синдромом.
Прогноз благоприятный.
Любые публикации на этом сайте не претендуют на роль учебника или энциклопедии по какому либо из разделов медицины. Помощь врача эффективней, чем самолечение. Все публикации — это только попытка расширить медицинский кругозор пациентов. В легких случаях это помогает человеку разобраться в себе, не обращаясь за помощью. В тяжелых случаях это значительно улучшает взаимопонимание между пациентом и врачом, а, следовательно, убыстряет и удешевляет возможности диагностики, лечения и профилактики. Так что, в большинстве случаев, знать – полезнее, чем не знать.
Синдром подколенной мышцы развивается при формировании в подколенной мышце миофасциальной триггерной точки. Синдром подколенной мышцы развивается в результате её перегрузки. Такое можно наблюдать у неопытных или начинающих бегунов и легкоатлетов.
Подколенная мышца в проксимальном отделе мышца прикрепляется к боковой поверхности латерального мыщелка бедренной кости, а в дистальном отделе – к задней поверхности медиальной части большеберцовой кости.
Основной функцией подколенной мышцы является «размыкание» коленного сустава в начале воздействия весовой нагрузки путем наружной ротации бедра у фиксированной большеберцовой кости. Деятельность мышцы препятствует смещению вперед бедренной кости у большеберцовой кости, когда больной приседает, опираясь на согнутое колено.
Симптомы синдрома подколенной мышцы
Как правило, основным симптомом являются боль в колене и по задней поверхности колена при беге, приседаниях, а также при ходьбе под гору и спуске по ступенькам.
Миофасциальный болевой синдром подколенной мышцы можно легко спутать с ее тендинитом.
Дифференциальную диагностику следует также проводить с кистами Бейкера, переднемедиальной или переднелатеральной нестабильностью коленного сустава, а также с разрывом сухожилия подколенной мышцы.
При обследовании больного выявляют болезненность в области сухожилия или прикрепления сухожилия подколенной мышцы к бедренной кости Если больной сидит, зафиксировав бедро и согнув ногу в коленном суставе на 90°, пассивная наружная ротация ноги будет ограничена из-за резкой боли в колене.
Исследование миофасциальных триггерных точек в подколенной мышце легче всего проводить в нижнем (медиальном) и верхнем (латеральном) окончаниях ее брюшка. Нижнее, медиальное, окончание мышцы пальпируют между сухожилием полусухожильной мышцы и медиальной головкой икроножной мышцы. Верхнее, латеральное окончание лучше пальпировать в месте, где она пересекает коленный сустав, сразу же над головкой малоберцовой кости между сухожилием двуглавой мышцы бедра с одной стороны и латеральной головкой икроножной мышцы и подошвенной мышцей с другой стороны.
Лечение проводит мануальный терапевт, остеопат, невролог.

Освобождение от миофасциальных триггерных точек осуществляют путем периодического охлаждения и растягивания подколенной мышцы Больного укладывают на живот и удерживают пораженную ногу таким образом, чтобы она была слегка согнута в коленном суставе.
Хладагент наносят параллельными линиями по направлению вверх над областью мышцы и ее зон отраженной боли поворачивая бедро кнаружи, чтобы максимально расслабить мышцу. По окончании манипуляций накладывают горячий влажный компресс и выполняют полный объем движений, в которых участвует мышца Больной продолжает выполнять упражнения на растягивание мышцы самостоятельно в домашних условиях.
К корригирующим действиям, направленным на самостоятельное растягивание мышцы в домашних условиях, относится постизометрическая релаксация, которую необходимо включать в программу реабилитации больных с этим миофасциальным синдромом.
Прогноз благоприятный.
