Кокцигодиния
Любые публикации на этом сайте не претендуют на роль учебника или энциклопедии по какому либо из разделов медицины. Помощь врача эффективней, чем самолечение. Все публикации — это только попытка расширить медицинский кругозор пациентов. В легких случаях это помогает человеку разобраться в себе, не обращаясь за помощью. В тяжелых случаях это значительно улучшает взаимопонимание между пациентом и врачом, а, следовательно, убыстряет и удешевляет возможности диагностики, лечения и профилактики. Так что, в большинстве случаев, знать – полезнее, чем не знать.
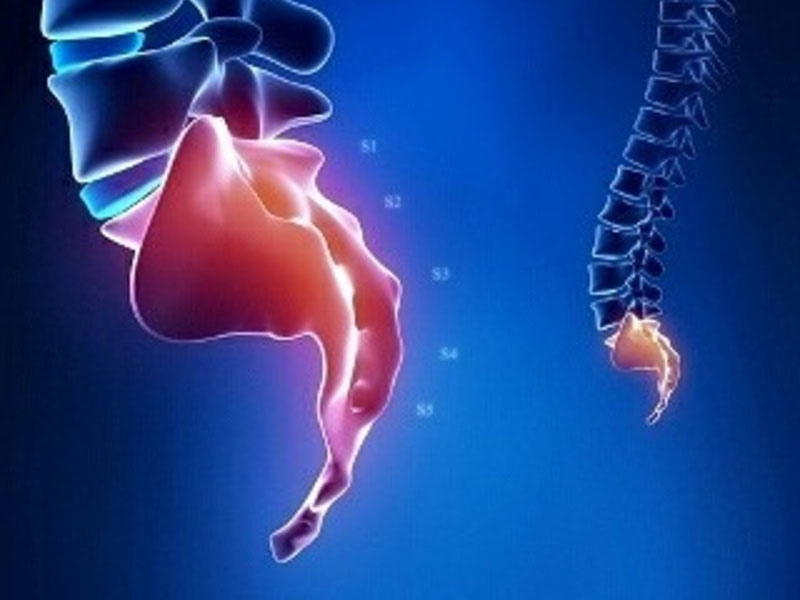
Кокцигодиния — термин, образованный из греческих слов «кокцикс» — копчик и «одине» — боль, обозначает основную локализацию болей. Главную роль в развитии этого заболевания играет травма области копчика, причем она может быть задолго, в среднем за 6 месяцев, до появления болей.

Чаще всего это острая сильная травма: падение с высоты на ягодицы, удар снаружи по копчику. У женщин это состояние встречается примерно в три раза чаще, чем у мужчин.
Симптомы.
Несмотря на разные первоначальные причины, симптомы кокцигодинии одинаковы: это боли в области копчика при длительном сидении, усиливающиеся в тот момент когда человек меняет позу или встает. Боли бывают ноющие, колющие, резкие и тупые, острые и хронические. Часто они провоцируют тазовую боль, боль во время полового акта. Иногда боли появляются в момент дефекации, отравляя человеку существование. Доходит до того, что больные бывают вынуждены отказываться от хождения в кино, театр, а на работе вынуждены сидеть на подушечке, иначе возникает спазм мышц промежности с распространением (иррадиацией) болей в паховую область.
Лечение.
Путем проведения остепатической коррекции, либо методами мануальной терапии лечение может занимать 4-12 сеансов.
В редких случаях исцеление наступает на 2-3 сеансе.
Любые публикации на этом сайте не претендуют на роль учебника или энциклопедии по какому либо из разделов медицины. Помощь врача эффективней, чем самолечение. Все публикации — это только попытка расширить медицинский кругозор пациентов. В легких случаях это помогает человеку разобраться в себе, не обращаясь за помощью. В тяжелых случаях это значительно улучшает взаимопонимание между пациентом и врачом, а, следовательно, убыстряет и удешевляет возможности диагностики, лечения и профилактики. Так что, в большинстве случаев, знать – полезнее, чем не знать.
Кокцигодиния — термин, образованный из греческих слов «кокцикс» — копчик и «одине» — боль, обозначает основную локализацию болей. Главную роль в развитии этого заболевания играет травма области копчика, причем она может быть задолго, в среднем за 6 месяцев, до появления болей.

Чаще всего это острая сильная травма: падение с высоты на ягодицы, удар снаружи по копчику. У женщин это состояние встречается примерно в три раза чаще, чем у мужчин.
Симптомы.
Несмотря на разные первоначальные причины, симптомы кокцигодинии одинаковы: это боли в области копчика при длительном сидении, усиливающиеся в тот момент когда человек меняет позу или встает. Боли бывают ноющие, колющие, резкие и тупые, острые и хронические. Часто они провоцируют тазовую боль, боль во время полового акта. Иногда боли появляются в момент дефекации, отравляя человеку существование. Доходит до того, что больные бывают вынуждены отказываться от хождения в кино, театр, а на работе вынуждены сидеть на подушечке, иначе возникает спазм мышц промежности с распространением (иррадиацией) болей в паховую область.
Лечение.
Путем проведения остепатической коррекции, либо методами мануальной терапии лечение может занимать 4-12 сеансов.
В редких случаях исцеление наступает на 2-3 сеансе.
